
Бронхиальная астма - можно ли излечить неизлечимое?
Бронхиальная астма – тяжёлая, жизнеугрожающая форма атопии, по своей природе являющейся хроническим инфекционным заболеванием. Конвенциональная (официальная) медицина считает бронхиальную астму (как и любое другое хроническое заболевание) неизлечимой и не предлагает во избавление от неё никаких действенных способов. Тем не менее, она располагает значительным арсеналом разнообразных противоастматических средств, единственным назначением которых является предотвращение худшего из исходов без каких-либо претензий на полное излечение. Но применение специальных (этиотропных, то есть направленных на устранение причины заболевания) гомеопатических средств позволяет справиться и с этим недугом.
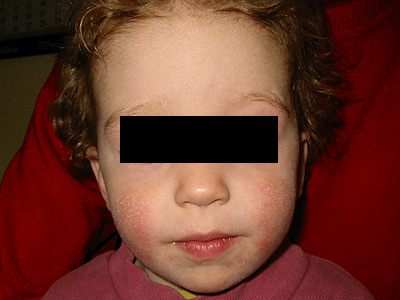

Атопический дерматит - лечение мнимое и реальное
Атопический дерматит – весьма распространённое в наше время хроническое заболевание кожи, которое, как правило, начинается в малолетнем возрасте и имеет своим исходом бронхиальную астму, хронический гастрит и другие внутренние хронические болезни. Как и любое другое хроническое заболевание атопический дерматит конвенциональной медициной не излечивается (всё лечение направлено на подавление кожных симптомов). Как и другие виды атопии, атопический дерматит развивается на фоне иммунодефицита, порожденного цитопаразитарными (поражающими клетки человека) инфекциями. Единственным эффективным методом лечения этого заболевания является эрадикация вызывающих его инфекций с помощю этиотропых гомеопатических средств.
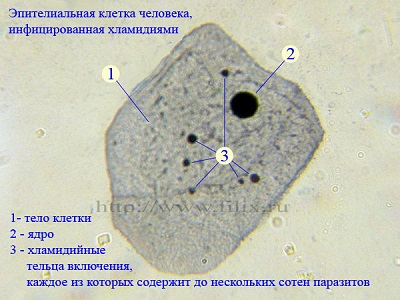

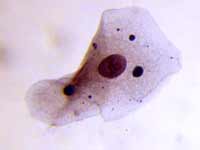
Хронические инфекции и этиотропная гомеопатия как альтернатива антибиотикам
Гомеопатическое лечение может быть направлено как на симптомы болезни, так и на её причины. Первый из подходов является «классическим» (в хорошем смысле этого слова). Он действенен при лечении большинства острых заболеваний (то есть, таких, которые проходят самостоятельно и достаточно быстро), и направлен прежде всего на обеспечение благоприятного исхода болезни, предотвращение её осложнений, облегчение страданий больного и ускорение процесса выздоровления. Такой подход малоэффективен при лечении хронических болезней, которые не могут закончиться самопроизвольно раньше, чем закончится жизнь больного. Для таких случаев и была разработана этиотропная (т.е. направленная на устранение причины заболевания) гомеопатия.
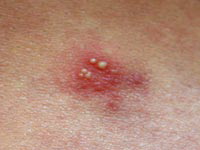

Простой герпес - реально ли от него избавиться?
Простой герпес - инфекционное заболевание вызываемое вирусом простого герпеса (распространенные аббревиатуры: ВПГ, HSV). Считается, что вирус может передаваться только от человека к человеку при половом или тесном бытовом контакте. Как и любое другое хроническое заболевание, простой герпес в конвенциональной медицине считается неизлечимым. Но у нас имеется гомеопатический препарат, который позволяет от него избавиться. Опыт его использования – более 10 лет. С обретением этого мощного средства, весь процесс лечения простого герпеса стал в значительной степени унифицированным и свёлся к применению препарата в манифестационные периоды. Наше лечение приводит не просто к подавлению симптомов болезни, а к выработке против её возбудителя (вернее, возбудителей) эффективного иммунитета. При этом каждая последующая манифестация герпеса протекает менее интенсивно и менее продолжительно, чем предыдущая. Через некоторое время герпесных высыпаний у пациента больше не возникает.